Dedicaremos este número de la serie sobre usos terapéuticos del cannabis a la fibromialgia. Se trata de una enfermedad polémica, que suscita controversias en la propia comunidad médica y en la que, según algunos autores, los cannabinoides están muy relacionados.
por Dr. Fernando Caudevilla
La fibromialgia es una de las enfermedades más controvertidas para la medicina contemporánea. Si en muchas otras patologías existe unanimidad en la comunidad científica sobre sus causas, mecanismos, diagnóstico y tratamiento, en el caso que nos ocupa hay muchas teorías distintas dentro de la comunidad científica, que no logra ponerse de acuerdo ni siquiera sobre si la enfermedad existe o no. Como veremos enseguida, algunas de las hipótesis sobre esta enfermedad involucran directamente al sistema de los cannabinoides. Por otra parte, esta heterogeneidad de criterios también facilita la aparición de teorías absurdas y no validadas que se sitúan fuera del ámbito de la ciencia, aunque tienen repercusión importante a través de redes sociales y medios de comunicación no científica.
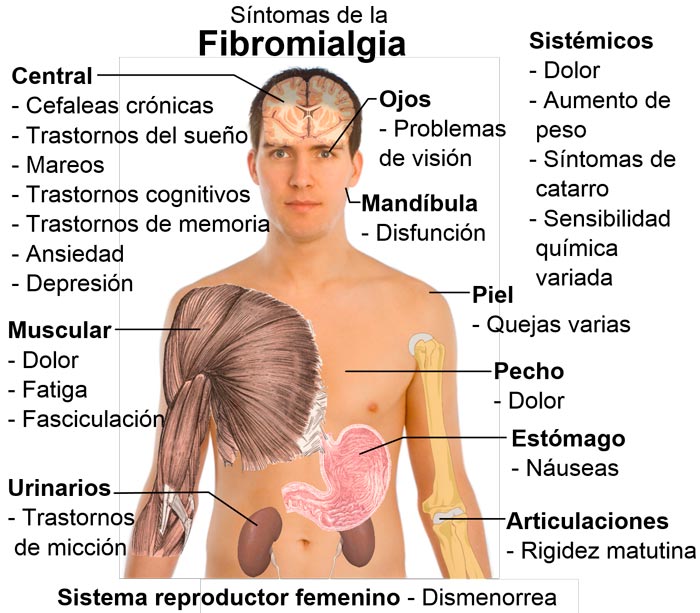
La fibromialgia es una enfermedad caracterizada por trastornos músculo-esqueléticos, en los que aparece dolor persistente, fatiga extrema, rigidez muscular y otros síntomas (psicológicos, dificultades para dormir, rigidez matutina, dolores de cabeza, olvidos…). Como decíamos al principio, la fibromialgia es una patología recientemente descrita y muy controvertida. Las primeras observaciones parten del siglo XVIII, y ha recibido distintos nombres a lo largo de la historia (fiebre histérica, neurastenia, reumatismo psicógeno…). Una de sus características es afectar a mujeres de mediana edad (en torno a los 50 años) y los diagnósticos en varones suponen menos del 3%. Existen muchas características psicológicas comunes en las mujeres afectadas de fibromialgia, por lo que muchos médicos opinan que no es realmente una “enfermedad médica”, debido a que los no se encuentran alteraciones en exámenes físicos, de laboratorio o de imagen. Para esta corriente médica la fibromialgia sería en realidad una somatización de un conjunto de problemas psicológicos y sociales que afectan a este colectivo, a quienes se pone una “etiqueta médica” clasificando como un trastorno orgánico, algo que no sería tal. Otros médicos, sin embargo creen que lo que sucede es que no se han encontrado todavía marcadores de laboratorio para caracterizarla.
La fibromialgia es una de las enfermedades más controvertidas para la medicina actual
Se han formulado distintas hipótesis para caracterizar los desencadenantes de esta enfermedad. La más admitida supone que el estrés físico y mental es la causa más importante, asociada a factores de tipo psicológico y social. Otros autores opinan que determinados virus, vacunas, exposición a metales o determinados alimentos pueden desencadenarla, aunque los datos objetivos en este sentido son muy escasos. La fibromialgia tiene además síntomas comunes con otras supuestas enfermedades como el “síndrome de fatiga crónica” o el “síndrome de sensibilidad química múltiple” cuyas bases científicas son aún más cuestionables que en el caso que nos ocupa. Pero, aun admitiendo la ortodoxia científica, conviene ser precavidos: el conocimiento médico avanza rápidamente y lo que hace pocas décadas se consideraba como verdadero queda desfasado en poco tiempo. Hasta hace menos de 20 años se consideraba que las úlceras de estómago están causadas por el estrés, pero en la actualidad se sabe que la gran mayoría están provocadas por algunos microorganismos y son susceptibles de tratamiento con antibióticos. Así que lo que hace poco era considerada una “enfermedad psicosomática”, en el momento actual entra dentro de la categoría de las enfermedades infecciosas que se pueden tratar con antibióticos.
El escepticismo de una gran parte de la comunidad médica hacia la fibromialgia unido a la elevada prevalencia de síntomas psicológicos en las pacientes que la sufren (ansiedad, depresión, angustia, insomnio…) hacen que se trate de pacientes incómodos para muchos profesionales. Este hecho incrementa la angustia y el sentimiento de incomprensión de las pacientes, que peregrinan entre las consultas de su médico de familia y los especialistas, recibiendo muchos tratamientos farmacológicos escasamente eficaces y no exentos de efectos adversos.
La mayoría de los autores sí están de acuerdo en que los mecanismos de la fibromialgia implican una disminución del umbral al dolor a nivel cerebral y una mayor sensibilidad en los receptores de dolor del cuerpo. Este hecho (y algunas comunicaciones anecdóticas de pacientes que refieren mejoría de los síntomas utilizando cannabis fumado) ha llevado a algunos científicos a proponer una hipótesis, según la cual en enfermedades como la fibromialgia, la migraña o el síndrome de vejiga irritable estarían producidas por un déficit de cannabinoides endógenos. Como sabemos, estas moléculas (la anandamida y el 2-AG, 2 araquidonilglicerol) están presentes en el sistema nervioso de todos los vertebrados cumpliendo determinadas funciones, entre las cuales está el control y la regulación del dolor en todos los vertebrados. Por motivos desconocidos, algunas personas presentarían niveles más bajos de estas sustancias en el organismo de lo normal, lo que sería la causa detrás de enfermedades como la fibromialgia.
Ciertos estudios de investigación básica, tanto in vitro como en animales de experimentación, apuntan a que el sistema de los endocannabinoides podría ser responsable, al menos de forma parcial, de los mecanismos que subyacen detrás de la fibromialgia y otras enfermedades tradicionalmente consideradas como psicosomáticas. Otro estudio ha encontrado niveles elevados de anandamida (uno de los cannabinoides que aparecen de forma natural en el organismo) en enfermos de fibromialgia, lo que sugiere cierta implicación del sistema cannabinoide endógeno. A partir de estos datos, algunos autores han propuesto el término Clinical Endocannabinoid Deficiency (CECD), deficiencia clínica de endocannabinoides, para definir este nuevo paradigma.
De momento se trata de una hipótesis científica más de las muchas formuladas en torno a esta enfermedad. Existen algunos estudios científicos en humanos que apoyan esta hipótesis, al menos de forma parcial. En 2006 un estudio demostró cierta mejoría en un subgrupo de pacientes tratados con delta-9-THC por vía oral en dosis de entre 2.5 y 15 mg. La nabilona, otro cannabinoide sintético aprobado en EE.UU y México, ha demostrado ciertos beneficios en al menos dos ensayos clínicos de pequeño tamaño, sobre todo en pacientes con fibromialgia e insomnio. Como con cualquier otro fármaco, en estos estudios aparecieron efectos adversos y pacientes que no toleraron bien la medicación, así como otros en quienes no tuvo ninguna eficacia. En el momento actual existen ensayos clínicos con otros fármacos de prescripción que actúan sobre el sistema de los endocannabinoides en relación el tratamiento de la fibromialgia.
Las dificultades para emprender ensayos clínicos con cannabis, por motivos de tipo moral, hacen que las encuestas a pacientes sean el método más sencillo para explorar la relación entre el cannabis y la fibromialgia. Varios estudios han mostrado que una proporción significativa de pacientes que utilizan cannabis con fines terapéuticos lo hacen para mejorar síntomas de fibromialgia, y según sus testimonios existen resultados positivos.
En ese sentido, destaca una encuesta publicada a principios de este año por la National Pain Fundation, una ONG estadounidense dedicada al estudio del dolor. En una encuesta a más de 1.600 pacientes que padecen fibromialgia (el 96% de las cuales eran mujeres), se preguntó por la eficacia percibida de los tres tratamientos aprobados para la enfermedad en EE.UU (los antidepresivos duloxetina y milnacipram y el antiepiléptico pregabalina) y de la marihuana terapéutica. El porcentaje de las pacientes que encontraron los fármacos convencionales como “muy útiles” oscilaba entre el 3 y el 5%. Sin embargo el 17% de las mujeres usuarias de marihuana terapéutica consideraban que la hierba les resultaba “muy útil” para el control de su enfermedad. (1) Los datos de este estudio deben de ser interpretados con cautela, ya que existen problemas estadísticos que limitan su validez. Por ejemplo, el porcentaje de mujeres que no habían utilizado alguno de los fármacos convencionales oscilaba entre el 28 y el 35%, frente a un 71% que nunca había fumado marihuana. El hecho de que los pacientes hayan sido autoseleccionados a través de autoencuestas en internet también es un aspecto a tener en cuenta, desde el punto de vista de la metodología.
Como suele suceder con este tipo de investigaciones, los resultados se presentan de forma parcial y sesgada en los medios de comunicación, atendiendo a los intereses particulares de cada uno. Los resultados del estudio anterior han sido publicados en medios cannábicos con titulares como “El cannabis calificado como el mejor tratamiento para la fibromialgia” (2) o “El cannabis podría ser el mejor tratamiento para la fibromialgia”, en lo que constituye una clara exageración de los resultados obtenidos. Por otra parte, bajo el titular “Los médicos canadienses desaconsejan el uso de marihuana en enfermedades reumáticas” (4) se insiste sólo en los aspectos negativos del tema sin hacer una crítica objetiva. Otro ejemplo más de las interferencias partidistas de los cruzados antidroga y los defensores a ultranza del cannabis en el tema de los usos terapéuticos.
En definitiva, en la actualidad persisten muchos interrogantes en relación con la fibromialgia. Si sus causas y mecanismos son discutidos, no tiene sentido considerar que “el cannabis sea el mejor tratamiento”, ni tampoco “que no sirva para nada”. Existen indicios suficientes de que pueda ser eficaz en el tratamiento de algunos síntomas, al menos en pacientes seleccionados. Ningún tratamiento ha demostrado ser completamente eficaz en una mayoría de pacientes aunque hay personas que experimentan alivio con distintos tipos de fármacos (antiinflamatorios, analgésicos, corticoides, antidepresivos, antiepilépticos…). En este sentido es posible que algunos cannabinoides puedan reportar algún tipo de beneficio para determinadas personas aunque, en el momento actual, no existen datos suficientes para recomendar su uso de forma general.