Continuamos repasando las principales indicaciones del cannabis desde el punto de vista terapéutico. En esta entrega revisaremos las evidencias sobre eficacia y seguridad en el manejo de los síntomas de una de las enfermedades más importantes de las últimas décadas: la infección por el Virus de la Inmunodeficiencia Humana (VIH) y el Síndrome de Inmunodeficiencia Adquirida (SIDA).
Por Dr. Fernando Caudevilla
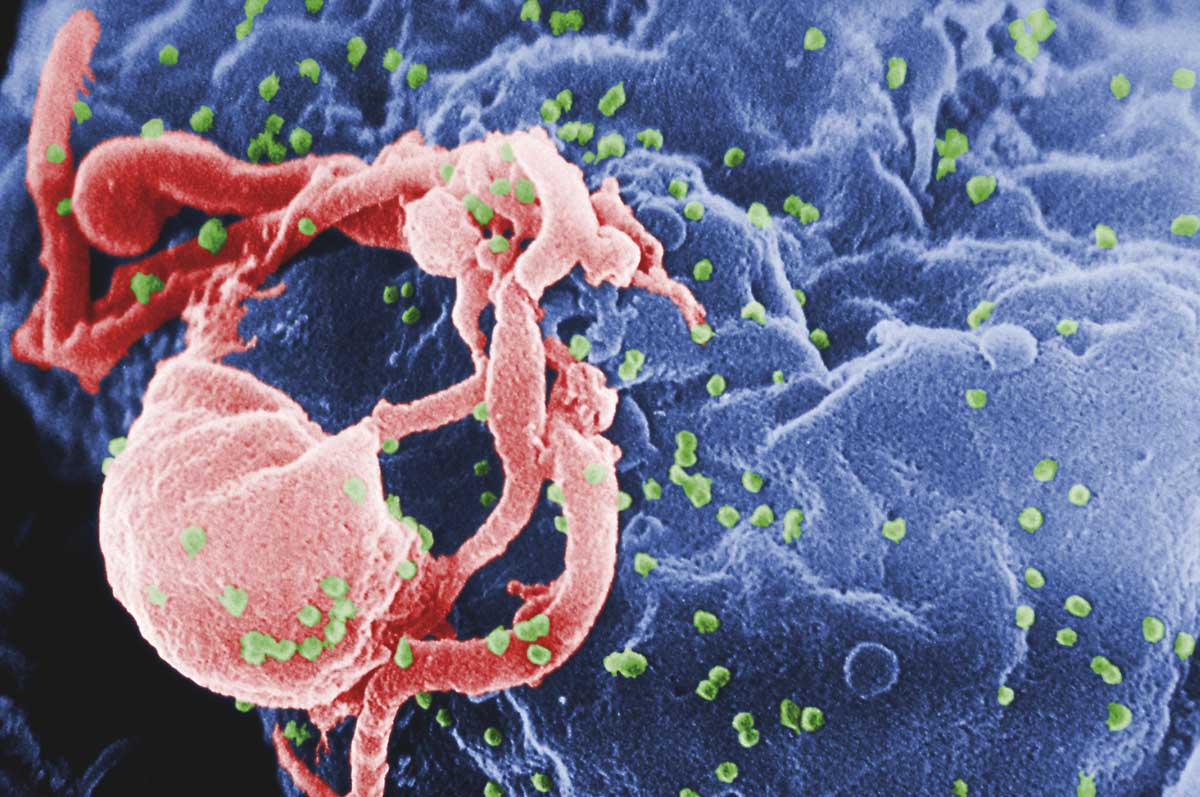
La infección por VIH-SIDA es, en el momento actual y en los países desarrollados, una enfermedad crónica que se puede controlar razonablemente bien en la mayoría de los casos con tratamiento médico. Pero no siempre fue así. A mediados de la década de los ochenta del siglo pasado, el SIDA hizo su aparición como una enfermedad mortal que causó una catástrofe sanitaria de enormes dimensiones. El hecho de que muchos de los infectados inicialmente fueran heroinómanos y homosexuales dio lugar también a una crisis sociológica fomentada por medios de comunicación y defensores de la moral más rancia y puritana. Los infectados por el virus se convirtieron en los “nuevos apestados” y se produjeron casos muy notorios de discriminación social. Aunque las vías de transmisión estuvieron claras desde el primer momento, el rechazo y la estigmatización fueron en muchas ocasiones peores que la propia enfermedad.

El panorama ha cambiado mucho en tres décadas y en la actualidad se hace más hincapié en las “prácticas de riesgo” (intercambio de jeringuillas, relaciones sexuales con penetración sin preservativo…) que en la pertenencia a “grupos de riesgo”. De hecho la mayoría de los nuevos casos se diagnostican en personas heterosexuales que se infectan por relaciones sin protección. En África y Asia la infección por VIH sigue teniendo consecuencias catastróficas pero en los países occidentales se ha logrado un cierto control y relativa normalización social. La aparición de nuevos tratamientos han mejorado el pronóstico y la calidad de vida de las personas infectadas, aún cuando la enfermedad en sí sigue siendo grave, requiere de controles médicos frecuentes y los fármacos que se utilizan en su control son muy caros y tienen efectos secundarios significativos.
El dolor neuropático es otro síntoma común en enfermos de SIDA, que puede mejorar con la administración de cannabinoides
Antes de abordar algunos aspectos sobre el uso terapéutico del cannabis en la infección por VIH-SIDA comentaremos algunos aspectos de tipo histórico. La utilidad del cannabis en algunos síntomas de la enfermedad fue algo que se observó muy precozmente, antes de que se pusieran en marcha ensayos clínicos. Por motivos epidemiológicos, la infección al principio era más frecuente entre heroinómanos, haitianos y homosexuales. Es probable que el uso de cannabis en estos grupos fuera mucho más frecuente que en el resto de la población, lo que facilitó el reconocimiento del potencial terapéutico del cannabis en los enfermos. Así, antes de que comenzaran las investigaciones muchos afectados por la enfermedad descubrieron el alivio de síntomas a través del uso de cannabinoides. En un principio el SIDA era una enfermedad mortal, por lo que las tradicionales trabas de tipo burocrático y moral para la investigación con cannabis fueron algo menores en un grupo de enfermos que estaba ya desahuciado y en el que cualquier opción potencialmente terapéutica era mejor que nada.
Un primer aspecto a considerar es la posible repercusión del uso de cannabis sobre el sistema inmunológico. A través de los receptores CB-2, muy expresados en células y órganos del sistema inmunológico, los cannabinoides tienen un efecto inmunomodulador que tiene su importancia en el manejo de enfermedades autoinmunes. El efecto es, en general, de tipo inmunosupresor, lo que podría tener teóricamente importancia en un sistema de defensas deterioradas como el de las personas infectadas por el VIH. Sin embargo no existen evidencias de que este efecto suponga ningún peligro en la práctica para los infectados y no existen estudios que hayan mostrado un empeoramiento o afectación de las defensas del organismo en los pacientes infectados por VIH que utilizan cannabis. En un ensayo clínico diseñado específicamente para dilucidar esta cuestión se administró cannabis fumado, dronabinol y placebo a un grupo de 62 pacientes infectados por el VIH y en tratamiento, sin encontrar diferencias estadísticamente significativas en los linfocitos de la sangre o en la carga viral. Estudios “in vitro” señalan que el sarcoma de Kaposi (un tipo de tumor cutáneo frecuente en estadios de SIDA avanzados) podría estimularse en presencia de bajas concentraciones de THC. Sin embargo estos datos no se han verificado en humanos y no existen evidencias de que este riesgo teórico tenga repercusiones clínicas reales.
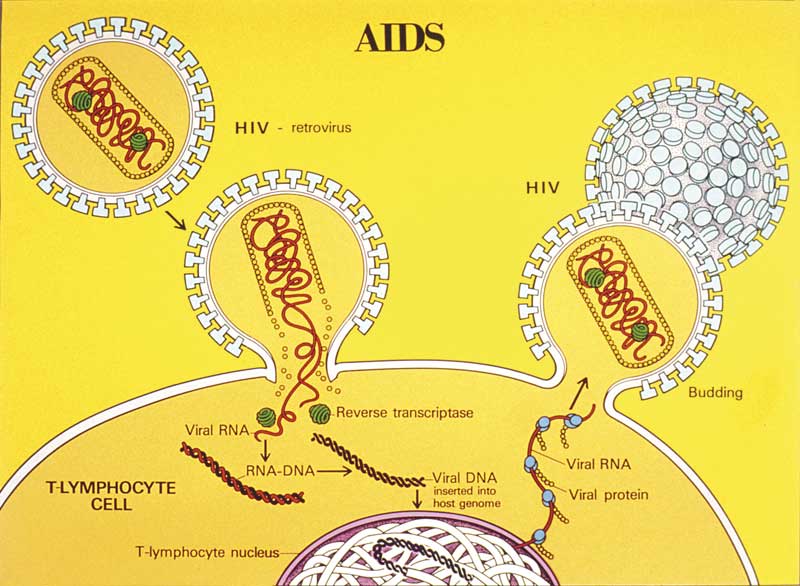
A modo de curiosidad, señalaremos que estudios recientes (1,2) sugieren un posible efecto beneficioso en el control de la progresión de la enfermedad a través de algunos cannabinoides sintéticos. También se ha demostrado una menor progresión a SIDA en modelos animales (monos) infectados con virus parecidos al VIH (VIS) a través de la administración de cannabinoides. Es importante aclarar que todos estos estudios son investigaciones de tipo básico (con cannabinoides artificiales en cultivos celulares o animales de experimentación) y en modo alguno puede decirse que “el cannabis ayude a curar el SIDA”, aunque sí que es posible que algún fármaco llegue a tener utilidad en este sentido en un futuro más o menos próximo.
El dronabinol (THC sintético) fue el primer fármaco cannabinoide aprobado por la FDA estadounidense con la indicación de “síndrome de anorexia-caquexia asociado a SIDA”, en el año 1986. En un momento en el que las opciones terapéuticas disponibles eran casi nulas o escasamente eficaces, la evolución natural del SIDA incluía un cuadro de pérdida de apetito, desnutrición y delgadez extrema que causaba la muerte del paciente en pocos meses. Las imágenes de Rock Hudson o Freddie Mercury en sus últimos días son ejemplos de este tipo de problemas y han quedado grabadas en el inconsciente colectivo. Las propiedades de los cannabinoides como estimuladores del apetito son conocidas, y los primeros estudios demostraron que, a corto plazo, se producía una ganancia de peso y mejoría en el estado general de los pacientes. La dosis necesaria para conseguir el efecto deseado era muy pequeña (2.5 mg de dronabinol) lo que repercutía en una menor cantidad e intensidad de efectos secundarios. Estos resultados fueron corroborados en estudios con un mayor número de pacientes demostrando que la ganancia de peso se podía mantener a largo plazo (un año en el ensayo clínico más completo) (3). La nabilona, un análogo sintético del THC, también recibió la autorización de la FDA en el tratamiento de la caquexia asociada a SIDA pocos meses después. Su mecanismo de acción está más en relación con su efecto antiemético (control de nauseas y vómitos intratables) que con la estimulación del apetito.
Antes de que comenzaran las investigaciones muchos afectados por la enfermedad descubrieron el alivio de síntomas a través del uso de cannabinoides
El dolor neuropático es otro síntoma común en enfermos de SIDA, que puede mejorar con la administración de cannabinoides. En una entrega anterior de la serie abordamos el problema del dolor neuropático en profundidad. Señalábamos entonces que este tipo de dolor se produce cuando hay una destrucción directa de fibras nerviosas que producen sensaciones dolorosas de difícil tratamiento: el dolor se manifiesta como pinchazos, sensaciones raras en la piel, entumecimiento, hipersensibilidad al frío o al calor…el propio VIH puede causar este tipo de problemas cuando ataca a las células del sistema nervioso. Pero además muchos de los fármacos que se emplean en el tratamiento de la enfermedad (sobre todo los más antiguos como el ddI o el ddC) tienen entre sus efectos secundarios la aparición de neuropatías periféricas que producen dolor de tipo neuropático.
En el año 2010 se publicó una revisión (4) sobre la eficacia de distintos tratamientos médicos para este problema. Los autores encontraron que muchos de los fármacos utilizados de forma habitual para el tratamiento de este tipo de dolor ( gabapentina, amitriptilina, pregabalina, acetil-carnitina, lamotrigina, prosaptida, péptido-T) no conseguían mayor eficacia que el placebo. Los productos más eficaces, según los investigadores, eran la capsaicina tópica, el factor recombinante de crecimiento de nervio humano (rhNGF) y el cannabis fumado. La capsaicina es el componente activo de los pimientos picantes, y su mecanismo de acción tiene que ver con el enmascaramiento del dolor a través de la sensación de ardor. El rhNGF es un fármaco experimental extraordinariamente caro y que no puede administrarse de forma rutinaria. El cannabis fumado mostró una eficacia elevada en la evaluación de los autores (según sus cálculos estadísticos uno de cada tres pacientes respondía bien al tratamiento, lo que no es poco para el tipo de problema del que hablamos) aunque los investigadores despachan el tema en el artículo diciendo que “no puede recomendarse como terapia de rutina”, sin aclarar si esta “no recomendación” está basada en problemas médicos o burocrático-legales-morales.

Pero el uso de cannabis fumado con fines terapéuticos por parte de personas infectadas por el VIH es una realidad. En un estudio canadiense publicado en el año 2004 (4) se señalaba que el 43% de los infectados fumaban cannabis de forma habitual y 2/3 de estos lo hacían con intención terapéutica. Las razones para utilizarlo incluían la estimulación del apetito (70%), facilitar el sueño o la relajación (37%), disminución de las nauseas y vómitos (33%), control del dolor (20%), manejo de la ansiedad y depresión (20%). Otro estudio americano encontró unas frecuencias de uso de cannabis terapéutico del 27% de los afectados y demostraba que en este grupo había menos frecuencia de síntomas como náusea, ansiedad, dolor neuropático, depresión, pérdida de peso, dolor de cabeza y estreñimiento. Los resultados tienen que ser interpretados con cautela, ya que se trata de encuestas y no de ensayos clínicos pero, en su conjunto, apoyan el potencial terapéutico para algunos síntomas de esta enfermedad. Algunos estudios señalan que, en aquellos pacientes con efectos secundarios moderados a severos relacionados con la medicación para el VIH y que fuman marihuana cumplen el tratamiento con más facilidad que los que no lo hacen.
Con estos datos cabría la tentación de pensar que el cannabis puede ser utilizado de forma rutinaria como tratamiento complementario en la infección por VIH-SIDA. Pero las cosas en la realidad suelen ser más complejas. Aunque los estudios citados tienen pocos años los tratamientos han avanzado con gran rapidez y (en los países desarrollados) los síndromes de caquexia-anorexia o los efectos secundarios graves de la medicación son cada vez menos frecuentes. Otro aspecto a considerar es el de los propios efectos secundarios del cannabis. En personas habituadas a sus efectos es posible un efecto ansiolítico y positivo sobre el estado de ánimo. Pero en otro tipo de personalidades el cannabis puede potenciar estados de ánimo negativo y no ser adecuado en este sentido. El cannabis también tiene efectos de tipo neurocognitivo, que suelen manifestarse como alteraciones en la memoria reciente que revierten al cabo de unas semanas de abstinencia. Pero la infección por VIH también puede producir, por sí misma, trastornos de tipo neurológico que podrían hacer que los efectos del cannabis se manifestaran más, al menos en algunas personas susceptibles o con patrones de consumo muy intensivo.
Otro aspecto importante tiene que ver con la coinfección entre el VIH y el virus de la hepatitis C (VHC). Los dos virus comparten la vía de infección sanguínea y una proporción significativa de infectados por el VIH también lo están por el VHC. Para algunos infectados por el VIH, la infección por VHC supone más problemas y complicaciones que el virus del SIDA. El VHC puede producir daño hepático grave, que se ve incrementado por las medicaciones del VIH y por otros hábitos tóxicos. La relación entre el VHC y el cannabis es complicada y los estudios son contradictorios. El uso de cannabis parece mejorar algunos de los síntomas asociados a la infección por VHC, pero algunos autores consideran que el uso de cannabis puede acelerar la progresión a fibrosis hepática. El estudio más reciente, realizado sobre 690 pacientes coinfectados por el VIH y el VHC consumidores de cannabis no indica asociación entre el uso de marihuana y daño hepático, aunque conviene ser prudentes ya que otras investigaciones apuntan en sentido contrario.
En resumen, existen suficientes evidencias para sostener que el uso de cannabinoides constituye una herramienta eficaz y segura en el manejo de algunos de los síntomas asociados a la infección por VIH. De hecho constituye una de las indicaciones aceptadas en estados donde se contempla el uso terapéutico de marihuana. Por supuesto no es la única herramienta disponible, ni necesariamente la más eficaz o la más adecuada para todos los pacientes.
Bibliografía
1.- Avraham, H. K., Jiang, S., Fu, Y., Rockenstein, E., Makriyannis, A., Zvonok, A., Masliah, E. and Avraham, S. (2014), The cannabinoid CB2 receptor agonist AM1241 enhances neurogenesis in GFAP/Gp120 transgenic mice displaying deficits in neurogenesis. British Journal of Pharmacology, 171: 468–479. doi: 10.1111/bph.12478
2.- Costantino CM, Gupta A, Yewdall AW, Dale BM, Devi LA, et al. (2012) Cannabinoid Receptor 2-Mediated Attenuation of CXCR4-Tropic HIV Infection in Primary CD4+ T Cells. PLoS ONE 7(3): e33961. doi:10.1371/journal.pone.0033961
3.- Beal JE1, Olson R, Lefkowitz L, Laubenstein L, Bellman P, Yangco B et al Long-term efficacy and safety of dronabinol for acquired immunodeficiency syndrome-associated anorexia. J Pain Symptom Manage. 1997 Jul;14(1):7-14.
4.- Tudor J. C. Phillips, Catherine L. Cherry, Sarah Cox, Sarah J. Marshall. Pharmacological Treatment of Painful HIV-Associated Sensory Neuropathy: A Systematic Review and Meta-Analysis of Randomised Controlled Trials. PLoS One. 2010; 5(12): e14433.
5.- Furler MD, Einarson TR, Millson M, Walmsley S, Bendayan R. Medicinal and recreational marijuana use by patients infected with HIV. AIDS Patient Care STDS. 2004;18(4):215-228